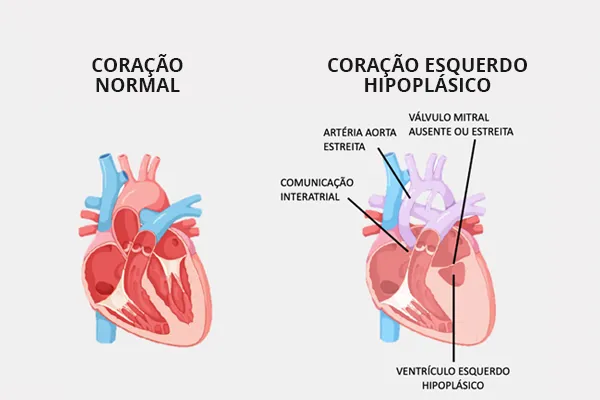
A Síndrome de Hipoplasia do Coração Esquerdo (SHCE) é uma cardiopatia congênita grave, caracterizada pelo desenvolvimento insuficiente das estruturas do lado esquerdo do coração.
Nessa condição, o ventrículo esquerdo, a valva mitral, a valva aórtica e a aorta ascendente apresentam-se subdesenvolvidos, o que compromete a capacidade do coração de bombear sangue oxigenado de forma eficaz para o corpo.
Em termos simples, é como se o coração tivesse apenas o lado direito funcionando plenamente, sendo este responsável por manter toda a circulação.
Por isso, sem diagnóstico precoce e tratamento especializado, a SHCE é incompatível com a vida nas primeiras semanas de nascimento.
Incidência e importância clínica
A SHCE é uma das cardiopatias congênitas críticas mais desafiadoras. Estima-se que sua incidência seja de 1 a cada 3.500 a 5.000 nascidos vivos, correspondendo a cerca de 2 a 3% de todas as cardiopatias congênitas. Apesar de relativamente rara, é responsável por uma proporção significativa de mortalidade neonatal relacionada a doenças cardíacas, especialmente quando não identificada precocemente.
Nos últimos anos, com o avanço do diagnóstico pré-natal, da cirurgia cardíaca e das terapias de suporte intensivo, a sobrevida desses pacientes vem aumentando de forma consistente. Ainda assim, a SHCE continua sendo considerada uma condição de alto risco e grande complexidade, que demanda centros de referência especializados para seu manejo.
Quais estruturas do coração são afetadas pela SHCE?
Na Síndrome de Hipoplasia do Coração Esquerdo (SHCE), várias estruturas do lado esquerdo do coração encontram-se subdesenvolvidas. O ventrículo esquerdo é pequeno e não tem força suficiente para bombear sangue para o corpo. A valva mitral, responsável por permitir a passagem do sangue do átrio esquerdo para o ventrículo esquerdo, pode estar muito estreita ou até fechada. A valva aórtica, que conduz o sangue do ventrículo esquerdo para a aorta, também costuma ser estreita ou atrésica. Além disso, a aorta ascendente geralmente apresenta calibre reduzido, o que dificulta ainda mais a saída de sangue para a circulação sistêmica.
Essas alterações fazem com que o coração esquerdo seja incapaz de sustentar sozinho a circulação do organismo. Nos primeiros dias de vida, a manutenção do fluxo sanguíneo para o corpo depende da ação do lado direito do coração e da presença do canal arterial patente, uma comunicação natural entre a artéria pulmonar e a aorta, que normalmente se fecha após o nascimento. É por isso que o diagnóstico rápido e a intervenção precoce são fundamentais para garantir a sobrevivência desses recém-nascidos.
Como a condição se desenvolve durante a gestação
A Síndrome de Hipoplasia do Coração Esquerdo (SHCE) começa a se formar ainda durante a gestação, no período de desenvolvimento fetal. Por motivos que ainda não são totalmente compreendidos, as estruturas do lado esquerdo do coração — ventrículo, valvas e aorta — não se desenvolvem adequadamente. Esse processo geralmente ocorre nas primeiras semanas de formação cardíaca, quando o coração do bebê passa por etapas críticas de divisão das câmaras e definição das vias de entrada e saída de sangue.
Alguns estudos sugerem que alterações no fluxo sanguíneo intrauterino desempenham papel importante: se o sangue não consegue circular de maneira adequada pelas cavidades esquerdas em fases precoces, o crescimento dessas estruturas fica limitado, resultando em hipoplasia. Diferentes fatores podem estar envolvidos, como predisposição genética, síndromes associadas, anomalias cromossômicas e até exposições ambientais durante a gravidez. Em muitos casos, no entanto, não é possível identificar uma causa específica.
Apesar dessas alterações, durante a gestação o feto geralmente não apresenta sintomas, porque a placenta e as comunicações fetais (como o canal arterial e o forame oval) garantem que o sangue circule e chegue a todos os órgãos. O problema surge após o nascimento, quando essas comunicações naturais começam a se fechar e o coração precisa assumir sozinho a circulação, revelando a gravidade da condição.
Diagnóstico intrauterino e neonatal da SHCE
O diagnóstico da SHCE pode ocorrer de duas formas principais:
- Diagnóstico Intrauterino (Durante a Gravidez): Através do ecocardiograma fetal, um ultrassom especializado do coração do bebê ainda no útero. Esse exame, geralmente realizado entre a 18ª e a 22ª semana de gestação, pode identificar as alterações cardíacas características da SHCE . O diagnóstico precoce é crucial, pois permite que a equipe médica planeje o acompanhamento da gravidez e do nascimento, além de preparar a família para os cuidados necessários.
- Diagnóstico Neonatal (Após o Nascimento): Se a SHCE não for detectada durante a gestação, ela geralmente se manifesta logo após o nascimento. O recém-nascido pode apresentar cianose (coloração azulada da pele e lábios), dificuldade para respirar, cansaço e má alimentação. O diagnóstico é confirmado por meio de um ecocardiograma realizado no bebê.
Opções de tratamento: cirurgia em etapas e transplante
O tratamento da Síndrome de Hipoplasia do Coração Esquerdo (SHCE) é complexo e exige uma abordagem em etapas, que começa ainda antes do nascimento. O diagnóstico pré-natal, feito por meio do ecocardiograma fetal, é fundamental para o planejamento do parto em uma maternidade quaternária, ou seja, um centro altamente especializado, com equipe multidisciplinar preparada para oferecer o melhor suporte neonatal. Essa estratégia aumenta significativamente as chances de sobrevida, pois garante que o bebê já receba os cuidados necessários logo nos primeiros minutos de vida.
No período inicial, o foco está na otimização clínica. Como a circulação sistêmica depende da persistência do canal arterial, é necessário administrar uma medicação chamada prostaglandina E1, que mantém esse canal aberto e permite que o sangue do coração direito alcance o corpo. Além disso, o recém-nascido precisa de suporte intensivo, com monitorização hemodinâmica, correção de distúrbios metabólicos e, em alguns casos, ventilação mecânica.
Após essa fase de estabilização, é preciso iniciar a estratégia cirúrgica em etapas, que busca reorganizar a circulação para que o coração direito assuma de forma definitiva a função de bombear sangue para o corpo. Existem duas abordagens principais:
- Cirurgia de Norwood: realizada nos primeiros dias de vida, cria uma nova via de saída para o sangue do ventrículo direito em direção à aorta, além de estabelecer uma comunicação controlada entre a circulação pulmonar e sistêmica.
- Abordagem híbrida: combina cateterismo e cirurgia menos invasiva, com implante de stents no canal arterial e bandagem das artérias pulmonares. Essa técnica pode ser escolhida em situações de maior fragilidade do recém-nascido, permitindo que ele ganhe tempo e cresça antes de uma cirurgia mais complexa.
Depois dessa primeira etapa, o tratamento segue com outras duas cirurgias programadas, que têm como objetivo final separar de forma equilibrada as circulações pulmonar e sistêmica:
- Cirurgia de Glenn (ou hemi-Fontan), geralmente realizada entre 4 e 6 meses de idade. Nela, o sangue da parte superior do corpo (veia cava superior) é direcionado diretamente para os pulmões, reduzindo a sobrecarga do ventrículo direito.
- Cirurgia de Fontan, que costuma ocorrer entre 2 e 4 anos de idade. Nessa fase, o sangue da parte inferior do corpo (veia cava inferior) também é conectado diretamente à circulação pulmonar, completando a separação entre os fluxos e permitindo que o ventrículo direito atue exclusivamente como bomba sistêmica.
Esse conjunto de cirurgias não “corrige” a malformação, mas cria uma circulação alternativa capaz de sustentar a vida a longo prazo. O acompanhamento desses pacientes é contínuo e envolve não apenas cardiologistas pediátricos e cirurgiões cardíacos, mas também intensivistas, fonoaudiólogos, fisioterapeutas e equipe de enfermagem especializada.
Apesar da complexidade, os avanços na cirurgia, nos cuidados intensivos e na detecção precoce têm aumentado de forma significativa a sobrevida e a qualidade de vida das crianças com SHCE.
Transplante Cardíaco
O transplante cardíaco é uma opção terapêutica para a SHCE, mas não representa a primeira linha de tratamento na maioria dos casos. Ele pode ser indicado em situações específicas, como recém-nascidos muito instáveis, com contraindicações para a cirurgia de Norwood ou para a abordagem híbrida, ou ainda em crianças que apresentam falência de circuito após as etapas cirúrgicas programadas (Norwood, Glenn e Fontan).
A incidência de transplante em crianças com SHCE varia de acordo com a experiência e os protocolos de cada centro. Nos Estados Unidos, por exemplo, estima-se que cerca de 10 a 15% dos recém-nascidos com SHCE sejam listados para transplante primário, ou seja, antes mesmo de qualquer cirurgia paliativa. Já em países da América Latina, onde a disponibilidade de órgãos é mais limitada, essa taxa costuma ser bem menor, sendo o tratamento cirúrgico em etapas a principal estratégia adotada.
O transplante também pode ser necessário em fases posteriores da vida. Crianças que passaram pelas etapas do Glenn e do Fontan podem desenvolver complicações a longo prazo, como disfunção ventricular direita, arritmias graves, hipertensão pulmonar ou falência do chamado “circuito de Fontan”. Nessas situações, o transplante cardíaco surge como a principal alternativa. A idade mais comum para essa indicação costuma ser a infância tardia ou adolescência, quando surgem sinais de deterioração clínica.
Cuidados intensivos no pós-operatório
O pós-operatório da Síndrome de Hipoplasia do Coração Esquerdo (SHCE) é um dos períodos mais críticos do tratamento. Após a cirurgia de Norwood, a abordagem híbrida ou qualquer intervenção subsequente, o recém-nascido precisa ser admitido em uma unidade de terapia intensiva pediátrica altamente especializada, com equipe experiente em cardiopatias congênitas complexas.
Nessa fase, o coração único funcional — o ventrículo direito — passa a sustentar a circulação sistêmica e pulmonar ao mesmo tempo. Por isso, o equilíbrio entre os dois fluxos (sistêmico e pulmonar) é fundamental. Um excesso de sangue para os pulmões pode reduzir a perfusão sistêmica e levar a choque; já um fluxo insuficiente para os pulmões compromete a oxigenação. O desafio da terapia intensiva é manter essa delicada estabilidade hemodinâmica, ajustando ventilação mecânica, drogas vasoativas e volume circulante de acordo com a resposta do paciente.
Além disso, o pós-operatório exige atenção rigorosa a:
- Controle da pressão arterial e da oxigenação, para evitar sobrecarga do ventrículo direito.
- Suporte inotrópico, com drogas que melhoram a contratilidade do coração e ajudam a manter o débito cardíaco adequado.
- Correção de distúrbios metabólicos e ácido-básicos, frequentes após cirurgias cardíacas complexas.
- Monitorização contínua, com ecocardiograma seriado, gasometria, avaliação de saturações diferenciais e acompanhamento laboratorial intensivo.
Em casos em que, mesmo com todo esse suporte, o coração não consegue manter a circulação de forma eficaz, pode ser necessário recorrer à oxigenação por membrana extracorpórea (ECMO). Esse recurso atua como um suporte cardíaco e pulmonar temporário, assumindo a função de bombear sangue oxigenado para o corpo enquanto o coração e os pulmões se recuperam.
A necessidade de ECMO após a cirurgia de Norwood ou após a abordagem híbrida varia entre os centros, mas é relatada em cerca de 10 a 20% dos pacientes, dependendo da gravidade do caso e da condição clínica pré-operatória. Embora represente um recurso de alta complexidade e risco, a ECMO pode ser decisiva para salvar vidas em situações de choque circulatório refratário ou falência aguda do ventrículo direito.
O sucesso no pós-operatório imediato, portanto, não depende apenas da cirurgia em si, mas de uma rede integrada de cuidados intensivos, envolvendo cirurgiões, cardiologistas pediátricos, intensivistas, enfermeiros e fisioterapeutas especializados. É essa abordagem multidisciplinar que aumenta as chances de recuperação e garante segurança para as etapas seguintes do tratamento.
O Papel Crucial da ECMO (Circulação Extracorpórea)
A oxigenação por membrana extracorpórea (ECMO) desempenha um papel fundamental no manejo dos recém-nascidos com Síndrome de Hipoplasia do Coração Esquerdo, funcionando como um recurso de suporte circulatório e respiratório temporário em momentos críticos da evolução clínica.
O uso da ECMO pode ser necessário em diferentes fases do tratamento. Em alguns casos, o recém-nascido apresenta instabilidade hemodinâmica grave logo após o nascimento, com dificuldade em manter o equilíbrio entre a circulação sistêmica e pulmonar. Nessa situação, a ECMO pode ser utilizada antes da cirurgia, garantindo tempo para estabilizar o paciente e otimizar condições clínicas até a realização do procedimento de Norwood ou da abordagem híbrida. Essa estratégia pode ser decisiva para reduzir a mortalidade nos casos em que o bebê chega muito instável à unidade de terapia intensiva.
Outro momento crítico é o pós-circulação extracorpórea, logo após a cirurgia. A sobrecarga do ventrículo direito e a grande complexidade técnica do procedimento podem levar a falência cardíaca aguda, em que o coração não consegue retomar a função de forma adequada. Nesses casos, a ECMO oferece suporte imediato, permitindo que o paciente saia da sala cirúrgica com estabilidade até que o miocárdio se recupere.
Além disso, a ECMO pode ser indicada no pós-operatório tardio, em situações de síndrome de baixo débito cardíaco refratária ao tratamento clínico. Nessa condição, o ventrículo direito não consegue manter um fluxo sanguíneo adequado para as necessidades do organismo, levando a choque circulatório, hipóxia e risco de falência de múltiplos órgãos. A ECMO, ao assumir temporariamente a função de bomba cardíaca e de oxigenador, permite preservar a perfusão dos tecidos e oferece uma “ponte” para a recuperação cardíaca ou para a decisão de uma nova estratégia terapêutica.
Portanto, o papel da ECMO na SHCE vai além de um simples suporte emergencial: ela é uma ferramenta essencial que pode criar a oportunidade de estabilização e sobrevida em fases decisivas do tratamento, seja antes da cirurgia, no pós-operatório imediato ou diante de crises de baixo débito. O sucesso dessa intervenção, no entanto, depende de disponibilidade de tecnologia avançada e de uma equipe multidisciplinar experiente, capaz de indicar o momento certo e manejar as complicações associadas.
Expectativas de vida e acompanhamento a longo prazo
Graças aos avanços no diagnóstico precoce, na cirurgia cardíaca e no cuidado intensivo, a expectativa de vida das crianças com Síndrome de Hipoplasia do Coração Esquerdo (SHCE) vem aumentando progressivamente. Antes do desenvolvimento da cirurgia de Norwood, na década de 1980, a sobrevida era praticamente nula. Hoje, em centros especializados, estima-se que 60 a 70% dos pacientes consigam chegar à vida adulta após passarem pelas três etapas cirúrgicas (Norwood, Glenn e Fontan).
No entanto, o acompanhamento a longo prazo é indispensável. Esses pacientes necessitam de seguimento contínuo com cardiologistas especializados em cardiopatias congênitas durante toda a vida. O circuito de Fontan, que representa a etapa final da reconstrução circulatória, não é uma “cura”, mas uma adaptação do organismo para permitir que um único ventrículo sustente a circulação. Com o passar do tempo, podem surgir complicações, como:
- Disfunção ventricular direita, pelo excesso de sobrecarga.
- Arritmias cardíacas, frequentes após múltiplas cirurgias.
- Hipertensão pulmonar e alterações hemodinâmicas no circuito de Fontan.
- Complicações hepáticas, conhecidas como “fígado de Fontan”, decorrentes do aumento crônico da pressão venosa.
- Tromboses e fenômenos embólicos, exigindo atenção redobrada ao uso de anticoagulantes.
- Redução da tolerância ao exercício e limitação funcional progressiva em parte dos pacientes.
Apesar desses desafios, muitas crianças e adolescentes com SHCE conseguem ter uma vida relativamente ativa, frequentar a escola e participar de atividades cotidianas, sempre com acompanhamento próximo. Alguns pacientes precisarão, ao longo da vida, de novas cirurgias, intervenções por cateterismo ou até mesmo de transplante cardíaco, sobretudo quando ocorre falência do circuito de Fontan.
O que tem se mostrado determinante para a boa qualidade de vida é o seguimento multidisciplinar, que envolve cardiologistas, cirurgiões, intensivistas, hepatologistas, nutricionistas, fisioterapeutas e psicólogos. O cuidado integral busca não apenas prolongar a sobrevida, mas também garantir qualidade no crescimento, no desenvolvimento e na vida adulta.
Assim, embora a SHCE continue sendo uma das cardiopatias congênitas mais complexas e desafiadoras, a combinação de tecnologia, experiência médica e acompanhamento próximo tem permitido transformar um diagnóstico antes considerado incompatível com a vida em uma jornada possível, com expectativa real de futuro para muitas crianças.
Novas Realidades e Expectativas de Vida
Nas últimas décadas, o cenário da Síndrome de Hipoplasia do Coração Esquerdo (SHCE) mudou de forma significativa. Até os anos 1980, essa era uma cardiopatia congênita considerada letal, com sobrevida quase inexistente. Hoje, graças aos avanços da medicina, é possível falar em crianças que crescem, frequentam a escola e chegam à vida adulta mesmo com essa condição complexa.
As novas realidades começam no diagnóstico pré-natal, que permite planejar o parto em centros especializados e iniciar o tratamento de forma imediata. Em seguida, a evolução das técnicas cirúrgicas — desde a cirurgia de Norwood até as etapas de Glenn e Fontan —, somada ao suporte intensivo neonatal, transformou a perspectiva desses pacientes. Atualmente, em centros de referência, cerca de 60 a 70% das crianças submetidas ao tratamento em etapas alcançam a idade adulta.
No entanto, a expectativa de vida não depende apenas da cirurgia. O acompanhamento contínuo é peça-chave. Crianças com SHCE exigem seguimento com cardiologistas especializados em cardiopatias congênitas durante toda a vida, pois podem apresentar complicações como arritmias, disfunção do ventrículo único, alterações hepáticas e tromboses no circuito de Fontan. Em alguns casos, será necessário transplante cardíaco, principalmente na adolescência ou idade adulta jovem, quando ocorre falência do sistema circulatório adaptado.
O grande avanço está no fato de que a sobrevida com qualidade passou a ser uma realidade. Muitos pacientes têm desenvolvimento cognitivo e motor preservados, participam de atividades escolares e esportivas adaptadas, e constroem trajetórias de vida até pouco tempo atrás inimagináveis para essa condição. Além disso, a ciência segue avançando: novas técnicas cirúrgicas, suporte circulatório mecânico, terapias personalizadas e pesquisas em regeneração cardíaca prometem ampliar ainda mais a expectativa e a qualidade de vida no futuro.
A SHCE continua sendo um enorme desafio, mas o que antes era sinônimo de impossibilidade, hoje pode ser traduzido em esperança e futuro. Cada conquista individual de uma criança que cresce com essa síndrome representa também o reflexo da dedicação de equipes médicas multidisciplinares e do avanço contínuo da cardiologia pediátrica.
A Necessidade Crucial do Controle Frequente
O tratamento da Síndrome de Hipoplasia do Coração Esquerdo (SHCE) não termina com a realização das cirurgias de Norwood, Glenn e Fontan. Na verdade, é justamente após essas etapas que começa um dos maiores desafios: o acompanhamento contínuo e rigoroso ao longo da vida.
Esses pacientes vivem com um sistema circulatório adaptado, sustentado por um único ventrículo. Essa condição exige atenção permanente, porque mesmo pequenos desequilíbrios podem comprometer a estabilidade hemodinâmica e desencadear complicações graves. É por isso que o controle frequente com cardiologista especializado em cardiopatias congênitas é fundamental desde o período neonatal até a vida adulta.
As consultas regulares permitem:
- Monitorar a função do ventrículo único, identificando sinais precoces de sobrecarga ou disfunção.
- Detectar arritmias, comuns após múltiplas cirurgias e que podem ser silenciosas em fases iniciais.
- Avaliar o fígado e outros órgãos, já que o circuito de Fontan pode gerar alterações hepáticas e repercussões sistêmicas.
- Ajustar medicações como anticoagulantes, diuréticos e inotrópicos, quando necessários.
- Planejar intervenções adicionais, seja por cateterismo, novas cirurgias ou até transplante cardíaco em casos de falência circulatória.
Além do acompanhamento médico, o controle frequente envolve também exames complementares como ecocardiogramas, ressonância magnética cardíaca, eletrocardiogramas e testes de esforço, fundamentais para mapear a evolução clínica e antecipar complicações.
A realidade é que a expectativa de vida dos pacientes com SHCE está diretamente ligada à regularidade e à qualidade do seguimento clínico. Crianças e adolescentes que mantêm controles periódicos têm melhores desfechos, maior segurança e qualidade de vida, enquanto atrasos no acompanhamento aumentam o risco de complicações graves.
Portanto, a mensagem é clara: o tratamento da SHCE vai muito além da sala cirúrgica. Ele se prolonga por toda a vida, e o controle frequente é a base para transformar uma condição antes considerada incompatível com a vida em uma jornada possível e cheia de novas perspectivas.
Uma Parceria de Cuidado Contínuo
A jornada da criança com Síndrome de Hipoplasia do Coração Esquerdo (SHCE) não pode ser vista apenas como uma sequência de cirurgias ou consultas médicas. Trata-se de um processo de cuidado contínuo, no qual família e equipe de saúde caminham lado a lado ao longo de toda a vida do paciente.
Essa parceria começa ainda durante a gestação, quando o diagnóstico pré-natal possibilita preparar os pais para o nascimento e planejar a chegada em uma maternidade especializada. Segue nos primeiros dias de vida, quando decisões complexas precisam ser tomadas rapidamente, exigindo confiança mútua entre familiares e profissionais. E se estende pelas etapas de tratamento — Norwood, Glenn e Fontan —, cada uma delas cercada de expectativas, riscos e aprendizados compartilhados.
No dia a dia, a família assume papel fundamental: garantir a adesão às consultas, observar sinais clínicos, administrar corretamente medicações e oferecer suporte emocional. Por outro lado, a equipe médica e multiprofissional tem a missão de orientar, acolher, escutar e atualizar constantemente as estratégias de tratamento, de acordo com as necessidades específicas de cada paciente.
Esse cuidado não termina na infância. Ao contrário, o acompanhamento atravessa a adolescência e chega à vida adulta, exigindo uma transição organizada para equipes especializadas em cardiopatias congênitas no adulto. A comunicação clara, a confiança construída e a sensação de que ninguém está sozinho nessa jornada são elementos que fazem toda a diferença.
Mais do que tratar uma condição rara e complexa, o grande objetivo é criar um ambiente de parceria, onde ciência, tecnologia e humanidade se unem para oferecer segurança, qualidade de vida e perspectiva de futuro. Afinal, cada conquista alcançada por uma criança ou jovem com SHCE é fruto dessa rede de cuidado contínuo que envolve médicos, enfermeiros, fisioterapeutas, psicólogos, assistentes sociais — e, principalmente, a dedicação incansável das famílias.
Perguntas frequentes
O que causa a hipoplasia do coração esquerdo?
A causa exata da SHCE não é totalmente conhecida, mas acredita-se que seja uma combinação de fatores genéticos e ambientais. Mutações em genes específicos que controlam o desenvolvimento cardíaco podem desempenhar um papel, e fatores como certas infecções maternas ou exposição a algumas substâncias durante a gravidez também podem estar associados. É importante notar que a SHCE não é causada por algo que os pais fizeram ou deixaram de fazer.
Qual a expectativa de vida de uma criança com SHCE?
A jornada de uma criança diagnosticada com Síndrome do Coração Esquerdo Hipoplásico (SHCE) é marcada por uma necessidade contínua de cuidado e acompanhamento médico. Graças aos avanços significativos na cirurgia cardíaca pediátrica e no manejo clínico, as expectativas de vida para pacientes com SCEH melhoraram drasticamente nas últimas décadas.
Estudos na literatura médica indicam que, com as cirurgias reconstrutivas em etapas (procedimento de Norwood, Glenn e Fontan), a sobrevida em 10 e 20 anos pode variar consideravelmente, mas alcança patamares que permitem que muitos indivíduos vivam uma vida plena. Por exemplo, algumas pesquisas relatam taxas de sobrevida em torno de 80-90% para o procedimento de Fontan a longo prazo, dependendo da complexidade do caso e da presença de comorbidades.
O acompanhamento a longo prazo é, portanto, essencial e inegociável. Ele é focado na detecção precoce de quaisquer alterações, por menores que sejam, que possam indicar complicações ou a necessidade de intervenções futuras. Isso inclui:
- Consultas cardiológicas regulares: Avaliações clínicas, eletrocardiogramas (ECG), ecocardiogramas e, em alguns casos, exames de imagem mais avançados (como ressonância magnética cardíaca).
- Monitoramento da função hepática e renal: Órgãos que podem ser afetados pela circulação única após a cirurgia de Fontan.
- Gerenciamento de arritmias cardíacas: Que podem surgir ao longo do tempo.
- Acompanhamento nutricional e de crescimento: Importante para o desenvolvimento saudável.
- Suporte psicossocial: Para o paciente e sua família, lidando com os desafios de uma condição crônica.
O objetivo é otimizar a qualidade de vida, prevenir complicações e garantir que o coração, mesmo com sua anatomia modificada, continue a desempenhar sua função da melhor forma possível por muitos anos.
O Transplante é Sempre Necessário?
Não, o transplante cardíaco não é uma necessidade universal para todas as crianças com SHCE.
Historicamente, antes do desenvolvimento das técnicas cirúrgicas reconstrutivas, a SHCE era considerada uma condição fatal. Hoje, o tratamento de escolha para a vasta maioria dos pacientes é a série de cirurgias reconstrutivas, que criam um circuito circulatório que permite ao lado direito do coração (que funciona adequadamente) bombear o sangue para o corpo. As mais conhecidas são as cirurgias de Norwood, Glenn e Fontan.
O transplante cardíaco é reservado para casos específicos, como:
- Falha das cirurgias reconstrutivas: Quando as intervenções cirúrgicas não atingem o resultado esperado ou desenvolvem complicações intratáveis.
- Disfunção cardíaca progressiva: Se o coração, mesmo após as cirurgias, não consegue manter uma função adequada.
- Complicações tardias: Como disfunção hepática severa associada à circulação de Fontan, onde um novo coração pode oferecer uma melhor qualidade de vida e sobrevida.
A decisão de prosseguir com o transplante é complexa, baseada em avaliações rigorosas da condição clínica do paciente, da presença de contraindicações e da disponibilidade de um doador compatível. É uma opção que oferece uma nova perspectiva de vida, mas vem acompanhada de desafios próprios, como a necessidade de imunossupressão contínua e o risco de rejeição do órgão transplantado. Em suma, embora o transplante seja uma intervenção que salva vidas, as cirurgias reconstrutivas continuam sendo a pedra angular do tratamento para a SCEH, permitindo que muitos pacientes levem vidas longas e ativas.
O transplante é sempre necessário?
A questão sobre a necessidade de transplante cardíaco em pacientes com Síndrome do Coração Esquerdo Hipoplásico (SHCE) é complexa e frequentemente levanta preocupações.
A boa notícia é que, para a maioria dos casos, o transplante cardíaco não é a primeira ou única opção.
O tratamento padrão para a SHCE envolve uma série de cirurgias reconstrutivas, notavelmente o procedimento de Fontan. Estudos publicados em periódicos de referência como o Journal of the American College of Cardiology e o Pediatric Cardiology indicam que o procedimento de Fontan, quando realizado com sucesso, permite que o lado direito do coração assuma a função circulatória e que os pacientes alcancem a idade adulta com uma qualidade de vida razoável. Pesquisas mais recentes, como as que analisam dados do International Fontan Registry, têm focado em otimizar os resultados a longo prazo, minimizando complicações e melhorando a sobrevida.
No entanto, o transplante cardíaco é uma opção vital e considerada em cenários específicos.
Ele se torna necessário quando:
- As cirurgias reconstrutivas não são tecnicamente viáveis devido à complexidade da anatomia cardíaca individual do paciente.
- O procedimento de Fontan, apesar de realizado, não resulta em uma função circulatória adequada, ou surgem complicações graves e intratáveis que afetam a qualidade de vida ou a sobrevida.
- O desenvolvimento de hipertensão pulmonar severa ou disfunção hepática avançada complica o quadro clínico de forma irreversível.
A decisão de prosseguir com um transplante cardíaco é tomada após uma avaliação multidisciplinar rigorosa, considerando a condição clínica geral do paciente, a presença de outras comorbidades, a viabilidade e os potenciais riscos e benefícios. Embora o transplante seja um procedimento de alta complexidade, ele oferece uma oportunidade de sobrevida e melhora significativa para aqueles pacientes que não se beneficiam totalmente das cirurgias reconstrutivas. É um caminho que, embora desafiador, é percorrido com o objetivo de proporcionar a melhor vida possível.
Qual médico procurar em caso de Síndrome de Hipoplasia do Coração Esquerdo (SHCE)
Dra. Marina Fantini é altamente qualificada e carrega consigo um amplo conhecimento nas áreas de pediatria e cardiologia.
É coordenadora da Cardiologia Pediátrica e ECMO na Rede Mater Dei, CEO da Ecmo Minas, professora do curso de medicina da Faculdade de Ciências Médicas e da pós-graduação no Instituto de Ensino e Pesquisa da Santa Casa de Belo Horizonte.
É também membro titular da Sociedade Brasileira de Pediatria, membro da Sociedade Brasileira de Cardiologia e Especialista em ECMO pela ELSO.
Agende abaixo a sua consulta:





